Absceso Ano-Rectal

Noelia fontanillas Garmilla
Médico de familia. CS. Bezana. Cantabria
Coordinadora del GT Digestivo SEMERGEN.
ABSCESO ANO-RECTAL
El absceso anal es una infección de los tejidos blandos de las regiones del ano y recto, con la formación de una cavidad y colección de pus que puede vaciar su contenido a través de la piel perianal o la mucosa rectal. 1
EPIDEMIOLOGÍA
El absceso anal es una patología común, alrededor del 2% de la población presentará un absceso anal o fístula a lo largo de su vida. Su incidencia no está clara, ya que muchos pacientes son tratados erróneamente con antibióticos y algunos abscesos retroceden espontáneamente². Tienen una tasa de recurrencia alta. Son más frecuentes en hombres que mujeres y aunque pueden aparecer a cualquier edad, se estima el pico de incidencia entre los 20 y 40 años³.
FISIOPATOLOGÍA
Los abscesos se originan por obstrucción y sobreinfección de las glándulas anales, la teoría más aceptada es la criptoglandular de Parks, aunque aproximadamente un 10% de los abscesos no tienen origen en una infección criptoglandular, sino que son secundarios a otros procesos como enfermedad de Crohn, enfermedades granulomatosas, enfermedades de transmisión sexual, tumores, trauma o cuerpos extraños³.
Son factores de riesgo la diabetes, el tabaco, alcoholismo y obesidad³.
Cuando esta infección da origen a un absceso, éste se extiende a través de los distintos planos anatómicos longitudinales de la región anal.
Según la localización distinguimos diferentes tipos de abscesos (Figura 1):
- Absceso interesfinteriano
- Absceso perianal
- Absceso isquiorrectal
- Absceso supraelevador
- Absceso submucoso
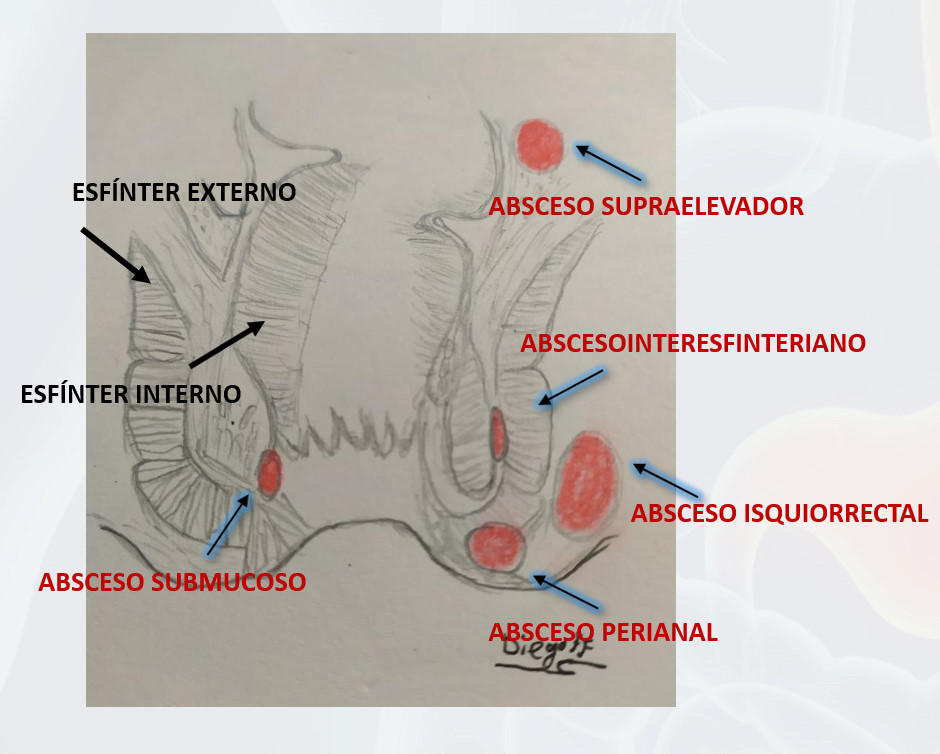
Figura 1. Diferentes tipos de abscesos y localización
CLÍNICA Y DIAGNÓSTICO
La clínica y exploración del paciente se puede relacionar con la localización del absceso. El absceso más frecuente es el perianal.
El paciente suele referir proctalgia aguda intensa que empeora con la defecación, al sentarse o al realizar esfuerzo, puede ser nocturna. Se puede acompañar de febrícula o fiebre y malestar general.
A continuación, en la tabla se señalan los diferentes tipos, frecuencia de localización y hallazgos clínicos y/o exploración: 1
|
TIPO DE ABSCESO |
LOCALIZACIÓN |
EXPLORACIÓN |
|
ABSCESO PERIANAL
|
60% |
Podemos visualizar y palpar en zona perianal masa fluctuante y dolorosa junto con eritema |
|
ABSCESO ISQUIORRECTAL
|
20% |
Se puede palpar y visualizar una zona más difusa y dolorosa al tacto en el glúteo |
|
ABSCESO INTERESFINTERIANO
|
5% |
No observamos cambios en la piel, sino que podemos notar al realizar el tacto una masa fluctuante en el canal anal |
|
ABSCESO SUPRAELEVADOR
|
4% |
Como diferencia con los demás, los pacientes pueden referir disuria y dificultad en la micción junto con dolor pélvico.
|
|
ABSCESO SUBMUCOSO
|
1% |
No se visualizan cambios en la piel aunque se puede palpar zona fluctuante con mayor dolor al realizar el tacto rectal |
El absceso más fácil de diagnosticar en la exploración es el absceso perianal, ya que podemos visualizar y palpar en zona perianal masa fluctuante y dolorosa junto con eritema (ver imagen 1).
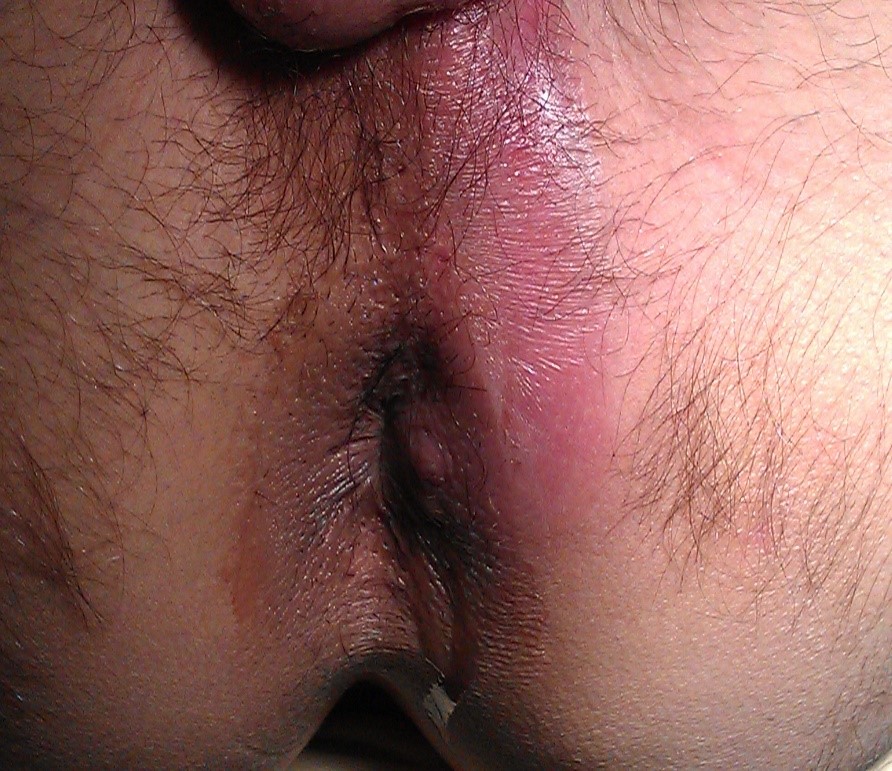
Imagen 1. Absceso Perianal. Imagen cedida por Servicio de Cirugía HUMV.
Ocasionalmente no puede realizarse el tacto rectal debido al intenso dolor. Si hay dudas sobre el diagnóstico y sobre todo en presencia de signos generales de infección, se debe considerar la realización de una exploración bajo anestesia o una prueba complementaria de imagen como TAC, RM o ecografía endoanal.
El diagnóstico diferencial debe hacerse con otras causas de proctalgia aguda como la trombosis hemorroidal o la fisura anal, que es fácil con una buena anamnesis y exploración física.
Es importante también no confundir el absceso perianal con otros abscesos subcutáneos secundarios a sinus pilonidal, quistes o lipomas, en que el drenaje se puede realizar en el centro de Atención Primaria.
DERIVACIÓN Y TRATAMIENTO
El tratamiento de los abscesos anales, aunque no exista fluctuación, es el drenaje quirúrgico (recomendación fuerte basada en evidencia de baja calidad, 1C). 6
La utilización de antibióticos nunca debe sustituir al drenaje, por lo que estos pacientes deben derivarse a urgencias hospitalarias para valoración por Cirugía. 7
COMPLICACIONES
La complicación más frecuente del absceso es la fístula. Alrededor de la mitad de los pacientes tratados con incisión y drenaje tendrán una buena evolución y no presentarán recidiva ni fístula posterior, pero la otra mitad desarrollarán una fístula crónica desde la glándula anal inflamada hasta la piel en el lugar de drenaje.
La complicación más grave es la Gangrena de Fournier, puede aparecer con el manejo ineficaz del absceso perianal que permite la propagación de la infección desde el perineo hasta los tejidos blandos con el posterior desarrollo de fascitis necrotizante que puede conducir a la sepsis y muerte. 5,7
Los pacientes diabéticos e inmunodeprimidos se consideran pacientes de riesgo, por lo que no debe retrasarse la derivación precoz y el desbridamiento5,4.
PUNTOS CLAVE
-El Médico de Familia debe conocer el abordaje del absceso perianal
-Ante una proctalgia aguda debemos descartar la existencia de un absceso perianal
-Es fundamental explorar al paciente y si es posible realizar un tacto rectal.
-No todos los abscesos anorrectales se pueden ver en la inspección, algunos sólo se palpan con el tacto rectal, dependerá de su localización.
- Ante una sospecha de absceso perianal debemos derivar al paciente a urgencias del hospital
-El tratamiento del absceso perianal es el drenaje urgente en quirófano
-Si no se realiza un abordaje urgente algunos pacientes pueden desarrollar la Gangrena de Fournier que tiene un pronóstico muy grave.
BIBLIOGRAFÍA
1-Parajó A. Absceso y fístula anal. Manual GGCP de proctología para atención primaria. Casal E, Parajó A, eds. Ed Campus na Nube 2019: 33-42.
2-Adamo K, Sandblom G, Brännström F, Strigård K. Prevalence and recurrence rate of perianal abscess--a population-based study, Sweden 1997-2009. Int J Colorectal Dis. 2016;31(3):669-73.
3-Sahnan K, Adegbola SO, Tozer PJ, Watfah J, Phillips RK. Perianal abscess. BMJ 2017;356:475.
4-Arroyo-Martinez Q, Gonzalez-de Pedro C, Pozo EP, Martinez-Nuñez S, Padillo-Ruiz FJ, De la Portilla-de Juan F. Urgent care practice in anorectal abscess. Still a pending task. Cir Cir. 2020;88(6):690-697
5- Santos N, Dos Santos D, Pereira A, Campelo F. Fournier?s gangrene by perianal abscess. J Coloproctol 2020;40(4):334?338
6-Gaertner W, Burgess P, Davids J, Lightner A, Shogan B ; Sun M, Steele, S, Paquette I, Feingold D. Pautas de práctica clínica de la Sociedad Estadounidense de Cirujanos de Colon y Recto para el manejo del absceso anorrectal, la fístula en el ano y la fístula rectovaginal. Dis Colon Rectum 2022; 65: 964?985.
7- Fontanillas N, Rivera I, Granja C. Que? hacer ante un paciente con patologi?a anal. FMF 2022;4:12-22.

