Enfermedad por Hígado Graso no Alcohólico - Dra. Expósito
INTRODUCCIÓN
La enfermedad por hígado graso no alcohólico (EHGNA) es un importante factor de riesgo para el desarrollo de fibrosis hepática. La fibrosis, consecuencia de la inflamación crónica y progresiva del hígado, puede evolucionar hasta su fase terminal que es la cirrosis. La cirrosis hepática se asocia a una alta morbi-mortalidad constituyendo un problema sanitario que genera un alto coste en los sistemas de salud en términos económicos y de carga de enfermedad. Dada la alta prevalencia de EHGNA en la población, que la fibrosis cursa a menudo de forma asintomática y que ésta se puede revertir o mejorar si se interviene precozmente, cobra especial relevancia el cribado de la fibrosis en pacientes con EHGNA, especialmente en la atención primaria.
DEFINICIÓN
La EHGNA se caracteriza por el depósito de ácidos grasos y triglicéridos en el citoplasma de más de un 5% de los hepatocitos, en forma de grandes vacuolas, en pacientes sin un consumo tóxico de alcohol y no asociado a otras enfermedades hepáticas. Histológicamente engloba un amplio espectro de lesiones que van desde la esteatosis hepática simple, pudiendo progresar a esteatohepatitis con cambios necroinflamatorios asociados a un grado variable de fibrosis, hasta evolucionar a cirrosis hepática e incluso a hepatocarcinoma.La primera vez que se definió la enfermedad fue en 1980. Ludwig describió en una serie de pacientes que no ingerían alcohol una enfermedad hepática caracterizada histológicamente por la presencia de esteatosis con grados diferentes de infiltrado de neutrófilos y linfocitos a nivel lobulillar y portal. Estas lesiones eran indistinguibles de las que se veían en pacientes alcohólicos y la denominó "esteatohepatitis no alcohólica". Con el aumento en el conocimiento sobre la enfermedad, esta primera terminología evolucionó para englobar el amplio abanico de lesiones y vías fisiopatológicas que intervienen en su desarrollo. En la actualidad el término aceptado internacionalmente es el de "EHGNA". Algunos autores intentan evolucionar la nomenclatura para hablar de la "disfunción metabólica asociada al hígado graso" y así reflejar de manera más precisa la compleja patogénesis y ayudar a la estratificación y manejo de los pacientes.
MAGNITUD DEL PROBLEMA
La EHGNA se ha convertido en la hepatopatía crónica más frecuente en el mundo, especialmente en los países occidentales. La tendencia al aumento en la prevalencia, junto a su potencial gravedad y complicaciones, hepáticas y extrahepáticas, hacen que hoy día sea considerada como un problema de salud pública. Actualmente es la primera causa de trasplante hepático por cirrosis hepática en EEUU3 y algunos estudios poblacionales estiman que la mayoría de cirrosis definidas como "criptogénicas" son atribuibles a esta entidad. La prevalencia depende de la población estudiada y del método diagnóstico utilizado, pero se estima que afecta al 25-30% de la población adulta, aumentando significativamente en poblaciones de riesgo como obesos y diabéticos hasta el 60-80%1. La etiología es multifactorial e intervienen diferentes factores como algunos polimorfismos genéticos, pero sobretodo la disfunción metabólica asociada a la obesidad y la diabetes. Dado el aumento en todo el mundo de estas dos últimas entidades, se espera paralelamente un aumento tanto de la incidencia como de la prevalencia de la EHGNA.
Finalmente, hemos de tener presente la morbimortalidad asociada a la EHGNA, no solo por la evolución a fases terminales de la propia enfermedad, sino también por la asociación a otras entidades extrahepáticas como la enfermedad renal crónica, neoplasias, alteraciones endocrinas o la enfermedad cardiovascular, siendo esta última la principal causa de muerte en estos pacientes por encima de la causa hepática
CLINICA Y DIAGNÓSTICO
La EHGNA es una entidad silente, asintomática hasta fases avanzadas de la enfermedad, o bien cuando se presentan alguna de sus complicaciones. La presencia de fibrosis es el mayor factor pronóstico de la enfermedad. Por tanto, el médico de familia es clave en el diagnóstico y abordaje inicial de ésta antes de que dé manifestaciones clínicas y establecer un diagnóstico precoz es fundamental para la buena evolución de la entidad.
En primer lugar, se debe establecer la sospecha clínica ante cualquier paciente con factores de riesgo como la diabetes, obesidad o síndrome metabólico, o en aquellos que previamente han sido diagnosticados de esteatosis hepática mediante una ecografía realizada por cualquier motivotengan o no transaminasas y/o gamma glutamiltransferasa (GGT) elevadas, en ausencia de otras hepatopatías y causas de esteatosis secundaria.
El diagnóstico definitivo solo se puede establecer mediante biopsia hepática con unos criterios histológicos compatibles. Ésta proporcionará información sobre el estadiaje de la enfermedad, ya sea esteatosis simple, esteatohepatitis o cualquier grado de fibrosis. Pero el ser una prueba invasiva, su coste y el error de muestreo limitan la técnica que además no es accesible desde Atención Primaria. Por tanto, el interés de la comunidad científica está en encontrar otros métodos diagnósticos no invasivos, para establecer tanto el diagnóstico y grado de esteatosis como de fibrosis.
DIAGNÓSTICO NO INVASIVO DE LA EHGNA Y LA FIBROSIS HEPÁTICA
Entre las pruebas no invasivas para el diagnóstico de la EHGNA y la fibrosis se encuentran las técnicas de imagen, los métodos serológicos y los métodos elastográficos.
- Técnicas de imagen.
La ecografía hepática ha de formar parte del estudio inicial de un paciente con sospecha de hepatopatía por su coste-efectividad y su inocuidad. Es la técnica más ampliamente utilizada y actualmente que se puede realizar en la consulta de Atención Primaria. Aunque la ecografía tiene una buena sensibilidad para el diagnóstico de esteatosis, ésta disminuye considerablemente cuando la infiltración grasa en el tejido hepático es inferior al 30% y presenta una variabilidad interorbservador. No es imprescindible para el diagnóstico de la enfermedad, pero sí útil, para descartar otras hepatopatías o ante la sospecha de enfermedad avanzada.
Otras técnicas como la TAC o la RM no aportan mayor rendimiento que la ecografía para el diagnóstico, tienen un mayor coste y no siempre están disponibles para el médico de familia.
- Métodos serológicos
Los marcadores serológicos son enzimas y moléculas determinados directamente en muestras de sangre o índices indirectos que combinan variables clínicas y analíticas para el diagnóstico y seguimiento de la EHGNA. Los más utilizados clásicamente son la aspartatoaminotransferasa (AST) y la alaninoaminotransferasa (ALT). Sin embargo, AST y ALT tienen una pobre correlación tanto para el diagnóstico como para el estadiaje de la enfermedad. Hasta un 30% de pacientes con fibrosis avanzada tienen transaminasas normales. Su rentabilidad aumenta si se combinan con otras variables clínicas y analíticas en los llamados marcadores indirectos. Entre estos, los más accesibles desde la consulta de Atención Primaria y más utilizados son el Fatty Liver Index (FLI) para el diagnóstico de esteatosis y el NAFLD Fibrosis Score (NFS) y FIB-4 para el diagnóstico de fibrosis avanzada.
El Fatty Liver Index presenta una buena correlación con la ecografía abdominal para el diagnóstico de esteatosis. Se trata de una fórmula matemática que combina el perímetro abdominal, el índice de masa corporal (IMC), los niveles plasmáticos de triglicéridos y GGT (https://www.mdcalc.com/calc/10001/fatty-liver-index). Un FLI60 (con un valor predictivo positivo (VPP) del 82,3%) indica con mucha probabilidad EHGNA mientras que un FLI<30 (con un valor predictivo negativo (VPN) del 91,5%) excluye este diagnóstico.
El NAFLD Fibrosis Score (edad, IMC, diabetes, AST, ALT, plaquetas y albúmina) (https://www.rccc.eu/calculadoras/NFS.html) y FIB-4 (edad, AST, ALT, plaquetas) (https://www.rccc.eu/calculadoras/Fib4.html) son muy útiles para descartar la presencia de fibrosis avanzada (elevado VPN), especialmente en poblaciones de menor prevalencia, como la población general. Actualmente estos marcadores son la única posibilidad para el cribado de fibrosis avanzada (F3-F4) en la atención primaria, pero no son suficientes para el diagnóstico de fibrosis significativa (F2). A pesar de ello, dada la importancia que tiene la detección precoz de la fibrosis para el pronóstico de la enfermedad, deberían ser utilizados de forma habitual en las consultas del médico de familia para el cribado de la misma.
- Métodos elastográficos
La aparición de los métodos elastográficos han supuesto un gran avance para la detección de la fibrosis de los tejidos. Determinan la rigidez tisular a través de la emisión ondas de ultrasonidos por parte de un dispositivo. Actualmente tienen su aplicabilidad en diferentes órganos sólidos como el bazo, riñón trasplantado o placenta.
La elastografía de transición (ET) (Fibroscan®), mide la velocidad de propagación de una onda por el parénquima hepático y, en consecuencia, la rigidez hepática. Es una técnica incruenta e indolora, inmediata en los resultados, reproducible y fácil de realizar. Al igual que la ecografía, se puede realizar en la cabecera del paciente, es reproducible y proporciona datos objetivos e interpretables por cualquier profesional. El resultado puede verse afectado por la presencia de ascitis, la obesidad o por la ingesta, por lo que se recomienda al menos 3 horas de ayuno antes de realizar la exploración. Actualmente, la limitación en cuanto al resultado en pacientes obesos se ha podido subsanar gracias a la disponibilidad de la sonda XL. El test resultante mide la rigidez hepática en kilopascales (kPa) con una sensibilidad y especificidad del 85% y 82% para fibrosis avanzada y del 92% y 92% para cirrosis respectivamente. La precisión diagnóstica para fibrosis avanzada es superior al 94% en el punto de corte de 8 kPa. La ET sería una herramienta ideal para identificar a los pacientes con fibrosis significativa y así incidir sobre los factores asociados y determinar cuándo se debe derivar a un paciente a la atención especializada. Además, su fiabilidad diagnóstica es superior a las transaminasas y los marcadores NFS y FIB-4, como ha demostrado un reciente estudio5. Los dispositivos actuales llevan incorporado el Controlled Attenuation Parameter (CAP), una nueva aplicación que permite estimar cuantitativamente la esteatosis, de manera que en la misma exploración se puede determinar el grado de esteatosis y de fibrosis de manera concomitante.
El CAP mide el grado de atenuación (expresado en dB/m y variable entre 100 y 400 dB/m) de la onda de ultrasonidos transmitida a través del hígado. El resultado es proporcional a la cantidad de grasa hepática. Los datos publicados indican que el CAP es capaz de diagnosticar esteatosis incluso en estadios leves (infiltración grasa >11%) y que puede discriminar entre esteatosis leve y grave. La capacidad diagnóstica medida por el área bajo la curva ROC es de 0,91 para detectar esteatosis superior al 10% y de 0,95 para esteatosis superior al 33%. No existe un valor consensuado de CAP para el diagnóstico de esteatosis, pero valores > 275 dB/m podrían diagnosticarla con una sensibilidad superior al 90%.
Aunque la ET con CAP solo está disponible a nivel hospitalario, un estudio reciente sobre un total de 6296 sujetos mostró ser una intervención coste-efectiva en Atención Primaria para identificar pacientes con fibrosis hepática6. Actualmente existen algunos estudios en curso con los que se espera validar la técnica en población general y así, a corto plazo, se convierta en una herramienta útil y generalizada de la que dispongamos en las consultas de Atención Primaria.
La elastografía por ondas de corte (ARFI (acoustic radiation force imaging) y 2D-SWE) es una técnica más novedosa. ARFI incluye un equipo ecográfico tradicional y permite localizar visualmente la zona de interés a explorar. Valora la atenuación del ultrasonido y la velocidad de propagación de la onda de corte en metros/segundo. La técnica 2D- SWE mide la rigidez hepática de una manera parecida a la ET (kPa), con la ventaja adicional de que consigue evaluar todo el parénquima hepático. En ambos métodos no están bien establecidos los puntos de corte para el diagnóstico de fibrosis significativa. La experiencia es limitada y no ampliamente implementada.
La RM elastográfica cuenta con un dispositivo que genera unas ondas mecánicas sobre el hígado. Proporciona una imagen que la máquina transforma en un mapa de colores codificados según la rigidez del tejido. Es la única técnica que permite evaluar la regresión y respuesta al tratamiento. La capacidad predictiva para el diagnóstico de fibrosis significativa, fibrosis avanzada y cirrosis es del 88%, 93% y 92% respectivamente, mayor que en el resto de técnicas, e independientemente del IMC, género y grado de inflamación. Además, es más precisa que la ET en obesidad mórbida y pacientes con ascitis. Actualmente está al alcance de muy pocos por su alto coste.
TRATAMIENTO DE LA EHGNA
No existe un tratamiento específico para la EHGNA. Éste ha de enfocarse fundamentalmente en controlar los factores de riesgo asociados, cambios de estilo de vida, ejercicio y pérdida de peso, incluyendo la cirugía bariátrica cuando sea necesario, y tratamiento farmacológico para control de las complicaciones hepáticas y extrahepáticas. La actividad de investigación en terapias específicas para la EHGNA es actualmente muy intensa y hay numerosas moléculas en desarrollo. Finalmente, al igual que ocurre con otras etiologías, el trasplante hepático puede plantearse en caso de progresión de la cirrosis o aparición de carcinoma hepatocelular.
SEGUIMIENTO DEL PACIENTE CON EHGNA
La Sociedad Europea para el estudio del hígado (EASL), junto a la de Diabetes (EASD) y Obesidad (EASO), publicó en 2016 la guía sobre el manejo de la EHGNA para el seguimiento de los pacientes con EGHNA7. Éste se basa en tres pilares fundamentales: 1) el cribado en los pacientes de riesgo para realizar una detección precoz de la EHGNA, 2) realizar una aproximación de la fase evolutiva en la que se encuentra la enfermedad para la detección precoz de la fibrosis y decidir qué pacientes se han de derivar a la atención especializada y 3) diagnóstico y seguimiento de las complicaciones extrahepáticas, en especial la enfermedad cardiovascular.
En nuestra consulta nos podremos encontrar básicamente tres situaciones:
- Paciente con factores de riesgo para padecer una EHGNA (obesidad, diabetes o síndrome metabólico). En esta situación, la herramienta más útil de la que dispone el médico de familia en la consulta es el cálculo del FLI. Un valor superior a 60 es muy sugestivo de EHGNA, mientras que un valor inferior a 30 la descarta con alta probabilidad.
- Paciente con aumento persistente de transaminasas, sobre todo a expensas de la ALT y en particular si es leve o moderado.
- Paciente con diagnóstico de esteatosis por ecografía realizada por cualquier motivo.
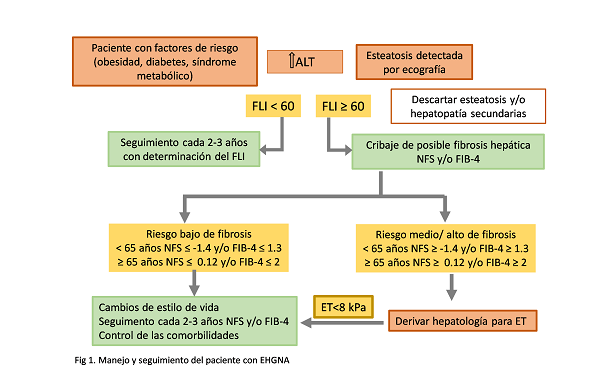
En todos los casos deberemos descartar una esteatosis secundaria, sea tóxica o farmacológica, y/o hepatopatía que motive la alteración, incluyendo analítica ampliada y ecografía. En caso negativo, estaremos con alta probabilidad ante una EHGNA. Una vez establecido el diagnóstico deberemos valorar el grado evolutivo en el que se encuentra la enfermedad. En nuestra consulta utilizaremos los marcadores de fibrosis NFS y FIB-4, dado que no disponemos de ET. Un valor de NFS < -1,455 o FIB-4 < 1,30 excluiría con una alta probabilidad la fibrosis avanzada. En estos pacientes se realizaría seguimiento con analítica y marcadores de fibrosis cada 2-3 años. Por otro lado, aquellos pacientes con valores de NFS > -1,455 y/o FIB-4 > 1,30 tendrían criterio de derivación a hepatología para la realización de una ET y biopsia si fuera necesario. Si se descarta la fibrosis el paciente realizaría seguimiento por el médico de familia8 (figura 1 modificada de Manejo y seguimiento del paciente con EHGNA).
PUNTOS CLAVE
- La EHGNA es un problema de primera magnitud, tanto por su prevalencia como por su potencial morbi-mortalidad de causa hepática y extrahepática.
- La presencia de fibrosis hepática y las complicaciones, sobre todo cardiovasculares, marcarán el pronóstico de la enfermedad. Por tanto, la detección precoz en fases iniciales es fundamental para su manejo.
- La atención primaria tiene un papel clave en el cribado de pacientes con factores de riesgo como la obesidad, la diabetes o el síndrome metabólico.
- La ecografía hepática sigue siendo la prueba diagnóstica de primera línea, pero la ET junto al CAP han mostrado una mayor capacidad diagnóstica tanto del grado de fibrosis como de esteatosis, mostrándose, además, una prueba coste-efectiva en población general.
BIBLIOGRAFIA
- Younossi Z, Anstee QM, Marietti M, Hardy T, Henry L, Eslam M, George J, Bugianesi E. Global burden of NAFLD and NASH: trends, predictions, risk factors and prevention. Nat Rev Gastroenterol Hepatol. 2018;15:11-20. doi: 10.1038/nrgastro.2017.109.
- Eslam M, Newsome PN, Sarin SK, Anstee QM, Targher G, Romero-Gomez M et al. A new definition for metabolic dysfunction-associated fatty liver disease: An international expert consensus statement. J Hepatol. 2020;73:202-209. doi: 10.1016/j.jhep.2020.03.039. Epub 2020 Apr 8. PMID: 32278004.
- Younossi Z, Stepanova M, Ong JP, Jacobson IM, Bugianesi E, Duseja A et al. Global Nonalcoholic Steatohepatitis Council. Nonalcoholic Steatohepatitis Is the Fastest Growing Cause of Hepatocellular Carcinoma in Liver Transplant Candidates. Clin Gastroenterol Hepatol. 2019;17:748-755. doi: 10.1016/j.cgh.2018.05.057.
- Caballería L, Pera G, Arteaga I, Rodríguez L, Alumà A, Morillas RM et al. High Prevalence of Liver Fibrosis Among European Adults With Unknown Liver Disease: A Population-Based Study. Clin Gastroenterol Hepatol. 2018;16:1138-1145. doi: 10.1016/j.cgh.2017.12.048.
- Graupera I, Thiele M, Serra-Burriel M, Caballeria L, Roulot D, Wong GL et al.; Investigators of the LiverScreen Consortium. Low Accuracy of FIB-4 and NAFLD Fibrosis Scores for Screening for Liver Fibrosis in the Population. Clin Gastroenterol Hepatol. 2022;20:2567-2576. doi: 10.1016/j.cgh.2021.12.034.
- Serra-Burriel M, Graupera I, Torán P, Thiele M, Roulot D, Wai-Sun Wong V et al. Transient elastography for screening of liver fibrosis: Cost-effectiveness analysis from six prospective cohorts in Europe and Asia. J Hepatol. 2019;71:1141-1151. doi: 10.1016/j.jhep.2019.08.019.
- EASL-EASD-EASO. Clinical practice guidelines for the management of non-alcoholic fatty liver disease. J Hepatol. 2016;64:1388-402
- Caballeria L, Augustin S, Broquetas T, Morillas RM, Vergara M, Virolés S et al. Recommendations for the detection, diagnosis and follow-up of patients with non-alcoholic fatty liver disease in primary and hospital care. Med Clin. 2019;153:169-177. English, Spanish. doi: 10.1016/j.medcli.2019.01.030.

